את עולם השיקום בישראל אפשר לחלק לשתי תקופות: לפני השבעה באוקטובר – ואחרי השבעה באוקטובר. מתחום שנתפס כמסלול משני יחסית ברפואה הישראלית, כזה שמגיעים אליו רק אחרי שהכל כבר נרגע, הפך השיקום לחזית טיפולית של ממש.
מחלקות הכפילו את מספר המיטות, אימצו פרוטוקולים חדשים, ייבאו ניתוחים חדשניים, פיתחו טכנולוגיות מתקדמות והגדירו מחדש מהו מסלול החלמה אופטימלי. "לפני שבעה באוקטובר לא הבנו מה זה שיקום כמו שאנחנו מבינים היום", אומר ד"ר ירון מור, אורתופד בכיר במחלקת השיקום באיכילוב.
מחלקת השיקום בבלינסון, למשל, נולדה מהמלחמה. מתוך הבנה של הצורך העתידי, בית החולים פעל בשיתוף פעולה עם בית לוינשטיין ובתוך חודש הפעילו מחלקה עם עשר מיטות, שהפכו בינתיים ל־16, ובקרוב יהיו שם 32 מיטות. "יצאנו מבית לוינשטיין עם משאיות עמוסות ציוד וצוות רב מקצועי בהובלתי, והתחלנו לעבוד על פי מודל שהכרנו מבית לוינשטיין", אומר ד"ר מיכאל בכר, מנהל המחלקה. "עם הזמן גייסנו צוות ייעודי מתוך בלינסון".
המודל שבו מחלקת שיקום עובדת מתוך בית החולים שינתה את ההליך הטיפולי כולו. "בעבר, מטופלים היו מקבלים טיפול אקוטי במחלקות, עוברים סדרה של טיפולים, ולאחריהם היו מתחילים בתהליך השיקום", אומר ד"ר בכר. "לזמן שעבר היה מחיר גבוה, מעבר לפציעה עצמה. אנחנו רצינו להיכנס לתוך התהליך מוקדם ככל האפשר אחרי הפגיעה, בזמן שהמערכים הרפואיים עובדים ועושים את החלק שלהם.
"הפכנו למחלקה שיקומית אקוטית שמגיעים אליה מטופלים זמן קצר אחרי הפציעה. זה מוכיח את עצמו מהבחינה הזו שמשך האשפוז קצר יחסית. אני, כרופא שיקומי, למדתי במחלקה בפעם הראשונה להוציא מטופלים לחדר ניתוח. בבית לוינשטיין הייתי שולח אותם לבית החולים הכללי ומקבל אותם כמה ימים לאחר הניתוח, כאן מטופלים שלנו עוברים סדרה של ניתוחים, לפעמים עשרות, ולא עוצרים את התהליך השיקומי. זה מודל עבודה חדש עבורי ויוצא דופן".
"משימה כמעט בלתי אפשרית"
מודל העבודה המשותף עם המחלקות השונות תפס תאוצה מאז שבעה באוקטובר כמעט בכל בתי החולים. "בשמונה באוקטובר 2023 התחלנו בהליך חדש של עבודה: רופא מהמחלקה שלנו היה מגיע למחלקות האקוטיות לתת ייעוץ", אומר ד"ר יולי טרגר, מנהל מחלקת השיקום בסורוקה. "זה הוביל לכך שהיינו שותפים מלאים בשלב מאוד מוקדם בתהליך השיקומי. זה נתן למטופלים וגם לצוות תחושה של ביטחון, שמתחילים בתהליכי השיקום כבר מהיום הראשון. היינו מכוונים לקבלה מהירה של מטופלים מהמחלקות האקוטיות, ובשל העובדה שאנחנו מחלקה בתוך בית החולים קיבלנו גם מטופלים לא יציבים מבחינה רפואית".
שיתוף הפעולה עם המחלקות הפך הדוק יותר לאחר יוני 2025, אז טיל שנפל בשטח בית החולים הרס לגמרי את מחלקת השיקום. "רק כמה תמונות וספרים שרדו בחדר שלי", מספר ד"ר טרגר, שבמשך 25 שנה מילא תפקידים בבית לוינשטיין ומאז 2015 הוא בסורוקה, שם הקים את המחלקה ומנהל אותה. "במזל, בשל העובדה שהיינו בדיוק בהחלפת משמרות, היו אנשי צוות רבים שהצליחו להוציא את כל המטופלים למרחבים המוגנים".

בעקבות הרס המחלקה נאלץ ד"ר טרגר לשנות את מודל העבודה. "זו היתה משימה כמעט בלתי אפשרית לשמור על צוות שאין לו מטופלים או מיטות", הוא אומר. "הקמנו צוות שיקומי נייד, הלכנו למחלקות והענקנו טיפול שיקומי עם צוות מקצועות הבריאות בכל התקופה שאדם היה מאושפז במחלקה האקוטית. למשל, מטופל באורתופדיה קיבל שיקום באורתופדיה.
"לא גילינו את אמריקה, זה תהליך ידוע בעולם, אבל בארץ הוא לא היה מפותח. המלחמה עזרה לנו להפעיל את המודל. זיהוי מוקדם ובניית תוכנית שיקום מהיום הראשון זה חיוני. היכולת להעריך מטופל בעיניים של רופא שיקום חשובה בתהליך. כיום החברים במחלקות האקוטיות יודעים שלא מזמינים אותנו רק יום לפני שחרור המטופל".
בעוד כחצי שנה תעבור המחלקה לבניין חדש, שיכלול גם מחלקת שיקום לילדים. "הצוות השיקומי הנייד ימשיך", אומר ד"ר טרגר. "אמרתי למנהל בית החולים שלא נסכים לוותר עליו".
אתגר הגיוס
אחד האתגרים הגדולים בתחום הוא גיוס כוח האדם שייתן מענה להגדלת המחלקות והטיפול בכמות הגדולה של הפצועים. "ידענו שזו הולכת להיות אופרה אחרת, שנצטרך לתת מענה להרבה מאוד פצועים", אומר פרופ׳ ישראל דודקביץ, מנהל אגף השיקום שיבא. "אם בשישה באוקטובר היינו 140 מיטות ב־%001 תפוסה, בשמונה באוקטובר הוספנו עוד 14 מיטות והמשכנו להוסיף עוד מיטות בהדרגה, עד ל־266 מיטות בתפוסה מלאה – ובהחלטה עקרונית שאנחנו לא מפסיקים לטפל באזרחים. גם להם מגיע שיקום".
תוך זמן קצר שופצו חדרי טיפולים, מרחבים מוגנים הפכו למחלקות, ציוד הוזמן והותקן. לדברי פרופ' דודקוביץ, השלב המאתגר היה גיוס כוח אדם. "מלכתחילה אנחנו ביתרות נמוכות בכל המערכות", הוא מסביר, "כך שכוח האדם פיגר אחרי הגדילה". כדי לסגור את הפער נעשה תהליך של החזרת פנסיונרים, הגדלת משרות וקליטת מתנדבים. "הגענו לכוח אדם רלוונטי מלא", הוא אומר.
"רופאים שיקומים הם מצרך נדיר", אומר ד"ר בכר מבלינסון, "בכל הארץ יש 130 בלבד, והביקוש גדול. מלבדם יש מחסור באנשי צוות מתחומים שונים שמתמחים בשיקום: אחיות, מרפאים בעיסוק, פיזיותרפיסטיות, עובדים סוציאלים. חלק מהעבודה שלנו היתה הכשרה מהירה שלהם". בעוד חודש יהיו במחלקה 32 מיטות, פי שניים מהמצב כיום, ובנוסף הם יעבדו גם במודל של לינות בית. "במספר הקטן הזה הצלחנו לטפל מתחילת המלחמה ועד היום ב־270 מטופלים, בהם חיילים ואזרחים עם פגיעות שאינן ממלחמה, זאת כדי לבנות מיומנויות נרחבות ככל האפשר של שיקום".
השבעה באוקטובר אילץ את המחלקות השיקומיות להתמודד עם פציעות מורכבות. "אני יותר מ־40 שנה בתחום השיקום", אומר ד"ר צאקי זיו נר מעדי נגב. "טיפלתי בהרבה פצועי צה"ל, ובמלחמה הזו הפציעות קשות עשרות מונים. הכוחות בשטח שנתנו טיפול מציל חיים והפינוי המהיר הביא לכך שהרבה אנשים שבעבר לא היו שורדים את הפציעות שרדו, והם נושאים פציעות קשות. גם עכשיו, יותר משנתיים מתחילת המלחמה, יש פצועים בתהליך שיקום שנכנסים ויוצאים מניתוחים".

“החיים במחלקה התהפכו", אומרת ד"ר אנה סזין, מנהלת מחלקת השיקום במרכז הרפואי איכילוב. "הפכנו למחלקה שמטפלת בנפגעי מלחמה צעירים, עם פגיעות מורכבות וקשות, הן בעוצמה והן בסוג הפציעות".
"הגיעה אוכלוסיית קטועים שלא הכרנו לפני", אומר ד"ר מור, שעבר בארצות הברית השתלמות בגדמים מורכבים. "בנינו מרפאה רב צוותית, שבה קטוע פוגש גורמי רפואה מתחומים שונים: אורתופדיה, שיקום, פלסטיקה, כאב, פיזיותרפיה, ריפוי בעיסוק, עבודה סוציאלית".
בבית החולים החלו לבצע, לראשונה בארץ, ניתוחים של אוסיאואינטגרציה, שבמהלכם משתילים פין מתכתי בתוך העצם עצמה, במקום להשתמש בבית גדם, מה שיוצר חיבור ישיר בין העצם לפרוטזה.
גם המרכז הרפואי לשיקום ע"ש קיילי ב"עדי נגב – נחלת ערן" שליד אופקים התמודד עם אתגרי כוח אדם. המחלקה הראשונה של המרכז הוקמה ב־2016, מתוך יוזמה של אלוף במיל. דורון אלמוג, שפנה לד"ר צאקי זיו נר, לשעבר ראש אגף השיקום במשרד הבריאות ויו"ר המועצה הלאומית לשיקום. כיום יש בבית החולים 107 מיטות, ובקרוב יתווספו עוד 40 מיטות במחלקה חדשה, זאת בנוסף ל־120 מטופלים באשפוז יום שיקומי.
"האתגר הוא בכוח האדם", אומר ד"ר זיו נר. "עם תחילת המלחמה היה מחסור בעובדים, שרבים מהם הם תושבי העוטף. התגייסנו להביא מתנדבים מארצות הברית, פיזיותרפיסטים ומרפאים בעיסוק. חלקם הגיעו להתנדבות נוספת מאז. מעבר להמשכיות בפעולות השיקום, הודות למתנדבים נוצר לנו קשר חשוב עם אנשי מקצועות בריאות ושיקום מעבר לים".
כמי שנשא בתפקידים בכירים בתחום השיקום, ד"ר זיו נר מבין את האתגרים בגיוס כוח אדם. "וכל בעיה שיש במרכז הארץ, תכפילי אותה בפי שבעה בפריפריה", הוא אומר. בימים אלה הוא מקדם תוכנית עם משרד הבריאות להכשרות ספציפיות לשיקום לפיזיותרפיסטים ומרפאים בעיסוק. בנוסף, בית החולים קיבל אישור להתמחות לרופאים לשיקום ולהכרה בהתמחות בפסיכולוגיה שיקומית. "את מה שחסר אנחנו מייצרים בעצמנו", הוא אומר. "לא מחכים שיביאו אלינו על מגש של כסף".
בנוסף, בסיוע משרד הבריאות ויחד עם אוניברסיטת בן גוריון, הם פותחים מסלול לתואר שני לפיזיותרפיה עם התמחות בתותבות וסדים, שיימשך שנתיים ושאליו רשומים כבר 12 סטודנטים. "עד כה בישראל לא היתה מסגרת פורמלית שלימדה את התחום", הוא אומר. "אנחנו נמצאים כיום בעידן של תותבות וסדים אלקטרוניים משוכללים, והידע והמיומנות חשובים".
ככלל, תחום השיקום ידוע בהיותו בחוד החנית של הטכנולוגיה והחדשנות, וכך היה ביתר שאת מאז השבעה באוקטובר. "הודות לתקציב מהנהלת בית החולים ולתרומות, רכשנו ציוד מתקדם כמו מחשבים לשיפור קורדינאציה ושיווי משקל ומכשיר רובוטי לשחזור הליכה", אומרת ד"ר סזין. "למערך השיקום יש קשרים עם חברות טכנולוגיה ואנחנו מעלים מהשטח צרכים, וחושבים יחד עם החברות על פתרונות".
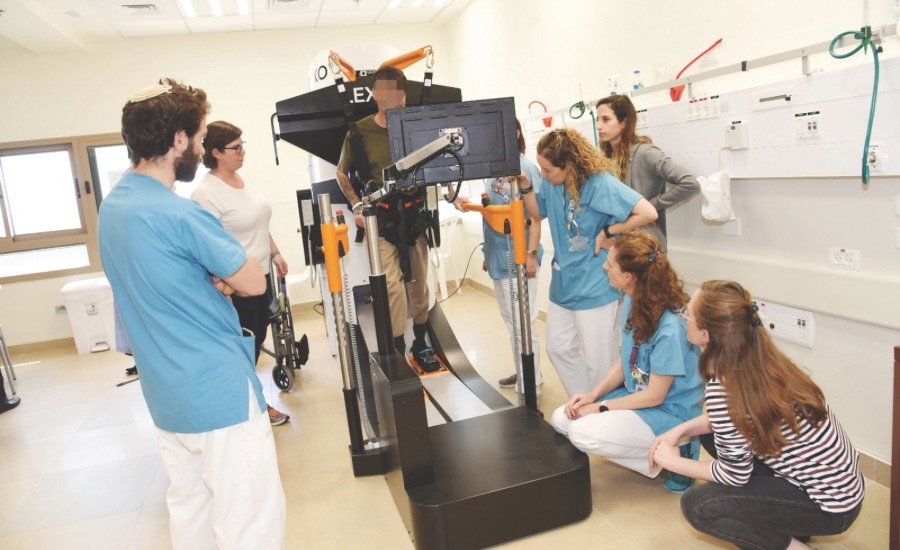
גם בשיבא משתמשים בטכנולוגיות מתקדמות על מנת לשפר את היכולות הגופניות והקוגניטיביות של המטופלים. "הטכנולוגיה מאפשרת לנו לדייק את הטיפול, למדוד באופן רציף את התקדמות המטופל ולבנות תוכניות שיקום מותאמות אישית ממש ברמה היומית", אומר פרופ' דודקביץ. במחלקות נעשה שימוש במערכות מציאות מדומה להפחתת כאב ולשיפור תנועה, רובוטים להנעת גפיים, סימולטורים של הליכה ומכשור חדש לאימון שיווי משקל. "אנחנו בוחנים כל הזמן טכנולוגיות חדשות ומאמצים אותן", הוא אומר. "המלחמה פשוט האיצה את התהליכים".
עם תחילת המלחמה נפתח בשיבא מרכז "חוזרים לחיים", שפועל לצד מחלקות השיקום הנשימתי, אורתופדי, ניורולוגי ונפגעי ראש. המעטפת הטיפולית של השיקום בשיבא כוללת פיזיותרפיה, ריפוי בעיסוק וקלינאות תקשורת, יחד עם טיפולי שיקום בעזרת כלבים, יוגה, דיקור, רפלקסולוגיה, גינון, ומקצועות נוספים בתחום הרפואה המשלימה, והכול לצד טיפול פסיכולוגי־פסיכיאטרי. "הבנו שיש לתכנן לא רק את התחום הרפואי", הוא אומר, "שיקום זה 24 שעות, שבעה ימים בשבוע. צריך לבחון מה קורה עם המטופל אחר הצהריים ובערב ואיך נותנים מענה גם למשפחות – בלי זה, זה לא היה עובד".

בחזית הטכנולוגיה
"לאחר שהמחלקה נהרסה קיבלנו מסורוקה מקום זמני בבניין החדשנות", אומר ד"ר טרגר, "זה המקום הטבעי לנו, הרי באופן רצוף אנחנו עובדים על טכנולוגיות חדשות. יש לנו שיתוף פעולה נהדר עם אוניברסיטת בן גוריון במחקרים מתקדמים על גירוי מגנטי של המוח למטופלים אחרי אירוע מוחי ובכובע אחר אנחנו עובדים איתם על פיתוחים נוספים". מחלקת השיקום בסורוקה היא היחידה בארץ עם שלושה תווי תקן מקצועיים של איגוד רופאי השיקום האירופאי.
"אנשי השיקום אוהבים טכנולוגיות", אומר ד"ר בכר מבלינסון. "עם תחילת המלחמה יצאנו ברכש גדול בסיוע של עמותת הידידים של בלינסון, שגייסה משאבים רבים. אנחנו משתמשים במגוון טכנולוגיות, ממציאות מדומה ועד מערכות מתקדמות להפחתת נשיאת משקל. עבדנו יחד עם חברת rewalk על שלד חיצוני רובוטי שמשמש אנשים עם שיתוק בגפיים התחתונות, עשינו את התהליך עם חייל שקיבל את המערכת כתרומה ישירה והוא יצא הולך מהמחלקה. זה היה תהליך מדהים".
בעוד כחודש תסתיים הבנייה של המרחב השיקומי החדש של בית החולים בלינסון ע"ש דינה ואלי הורוביץ, "זה יהיה אחד המרכזים המתקדמים בארץ מבחינת האמצעים שיהיו בו", אומר ד"ר בכר. "תהיה בו מעבדת הליכה קלינית מתקדמת ומרכזים רב מקצועיים. אני מאמין שנראה עוד טכנולוגיות פורצות דרך, הן ככלי אבחוני והן עבור פיצוי תפקודי".
“ישראל היא בחוד החנית מבחינת אימוץ טכנולוגיות", אומר ד"ר זיו נר מעדי נגב. "מכיוון שאנחנו עמותה, יש לנו מערך תרומות גדול שמאפשר לי להביא כל דבר שאני חושב שהוא חיוני ומקדם את הטיפול, אנחנו מאמצים את הטכנולוגיות המתקדמות בעולם, עושים פרויקטים עם אוניברסיטת אריאל ומסונפים אקדמית לבן גוריון ומהווים את השדה הקליני שלהם – כך שהכל דוחף להתקדמות מקצועית".
כל בתי החולים מיישמים את ההבנה כי השיקום פועל בשני מישורים: הגופני והנפשי. "מעבר לטיפול הניתוחי והמטפל, יש טיפול תמיכתי רגשי שניתן על ידי פסיכולוגים שיקומיים וצוות של עובדים סוציאליים, שנותן לא רק מענה למיצוי זכויות, אלא גם ליווי למטופל ולבני משפחתו", אומרת ד"ר סזין מאיכילוב, וד"ר מור מוסיף כי מתגבשת קבוצת תמיכה לקטועים. "ראינו חיילים יושבים יחד בלובי של המחלקה ומהווים סוג של קבוצת תמיכה זה לזה", אומרת ד"ר סזין, "זה היה מרגש".
"מתוך הבנה כי כל פצוע משפיע על המשפחה כולה, יזמנו את פרויקט 'מסתערים על החיים', שבמסגרתו טיפלנו גם בבנות זוג של הפצועים ובילדים", אומר ד"ר זיו נר. "התרומות שקיבלנו אפשרו לנו לעשות מרחבים משפחתיים וגם להציע מרחבים לתושבי הנגב המערבי, שנמצא בפוסט טראומה".
אחרי יותר משנתיים של טיפול רצוף, מערכת השיקום בישראל נכנסת לשלב אחר – פחות דרמטי, אבל לא פחות מורכב. "יש רגיעה בעוצמת הפצועים החריפים", אומרת ד"ר סזין, "ועכשיו העבודה משתנה: ממשיכים לטפל באותם נפגעים במסגרות אמבולטוריות. זה שיקום לכל החיים. אחרי חודשים ארוכים הם חוזרים לחיים "רגילים" – ואז מגלים את הקושי שבמציאות. אנחנו שם כדי ללוות אותם".
פרופ׳ ישראל דודקביץ משיבא מוסיף שהמערכת כולה נמצאת בתהליך עיבוד והתאמה מחדש. "אני 35 שנים רופא ולא זוכר עוצמה כזו, כמו שהיתה בשנתיים האחרונות. אנחנו משנים את הדרך שבה מטפלים ומגיבים. לומדים איך לחזור לשגרה, איך לתת מענה נכון למטופלים, ואפילו איך לתאם ולאפשר מעבר לקהילה. כל מה שאפשר עושים, ולומדים ממנו".